
Health Education , Health Promotion and Educational Technology
آموزش بهداشت ، ارتقا سلامت و تکنولوژی آموزشی
Health Education , Health Promotion and Educational Technology
آموزش بهداشت ، ارتقا سلامت و تکنولوژی آموزشیزنان سالم خانواده های سالم دنیای سالم تر
یکی از برنامه های سازمان بهداشت جهانی (WHO) برای زنان، مادر2مادر(mother2mother(m2m)) هست. این برنامه به خانوادههایی که بیشتر به آن نیاز دارند، مراقبتهای بهداشتی ارائه میکند و این مراقبت بهداشتی توسط زنانی که آنها را بهتر میشناسند، ارائه می شود. در واقع سازمان بهداشت جهانی در حال ساختن یک آفریقای سالم هست و این خدمات در آنجا ارائه می شود. هدف از ارائه این مطلب این هست که به اهمیت نقش زنان در ایجاد یک خانواده سالم و نهایتا یک دنیای سالم بهتر درک شود.
کارهایی که در برنامه m2m برای زنان توسط WHO اانجام می شود :
از طریق مدل مادر مربی ما ( Mentor Mother Model)، برنامه m2m، زنان محلی مبتلا به HIV را به عنوان کارکنان بهداشتی در جامعه استخدام می کند تا نیازهای بهداشتی رو به رشد و فوری جوامعی را که به آنها خدمت می کنیم، برآورده کند. این "مادران مربی" خدمات یکپارچه مراقبت های بهداشتی اولیه را برای بهبود چشمگیر سلامت و رفاهِ زنان، کودکان 9-0 سال، نوجوانان 24-10 سال و جمعیت های خاص فراهم می کنند.
- زنان
m2m به زنان و خانوادههایشان دسترسی به خدمات یکپارچه مراقبتهای بهداشتی اولیه از جمله پیشگیری، مراقبت و درمان HIV، خدمات، آموزش و غربالگری بیماریهای غیرواگیر، سل و مالاریا و همچنین تنظیم خانواده، حمایت تغذیه و ارجاع برای سایر موارد حیاتی خدمات فراهم میکند. سازمان بهداشت جهانی اطمینان حاصل می کنید که مراجعان شروع به کار کرده و در مراقبت باقی می مانند.
- کودکان 0-9 سال
m2m متعهد است که به ارائه خدماتی بپردازد که نه فقط نوزاد زنده بماند بلکه به بهبود و محافظت از سلامت و رشد نوزادان و کودکان نیز کمک کند. این خدمات شامل تمرکز بر پایان دادن به HIV/AIDS کودکان، از طریق آزمایش، مراقبت و درمان، و همچنین ارائه خدمات یکپارچه رشد دوران کودکی، ایمنسازی و مقابله با شرایط مرتبط مانند مالاریا است.
- نوجوانان 10-24 ساله
m2m سلامت و رفاه دختران و پسران نوجوان و مردان و زنان جوان را با تمرکز بر پیشگیری از عفونت HIV و بیماریهای مرتبط با ارائه خدمات سلامت جنسی و باروری را تقویت میکند. m2m همچنین خدمات جوانان پسند را برای مبتلایان به HIV ارائه می دهد.
- جمعیت های خاص
m2m همچنین با جمعیت های خاص نظیر شرکای مرد مراجعان فعلی و همچنین گروه هایی که در آنها تعداد زیادی عفونت HIV جدید و خطرات سلامتی اضافی وجود داردکار می کند و همچنین افراد آواره داخلی و جمعیت های کلیدی مانند مردانی است که با مردان رابطه جنسی را نیز در بر می گیرد.
- از طریق برنامه m2m :
- نزدیک به 12000 شغل برای زنان مبتلا به HIV ایجاد کردند.
- به بیش از 15 میلیون نفر با خدمات بهداشتی حیاتی در جنوب صحرای آفریقا رسیدند.
- 1,630,558 مراجع جدید و بازگشتی از طریق خدمات مستقیم و کمک های فنی به دست آمدند که نسبت به سال 2020 افزایش 22 درصدی داشتند.
- 1,866 زن مبتلا به HIV به طور مستقیم توسط m2m به عنوان کارکنان بهداشتی خط مقدم به نام "مادران مربی" استخدام شدند.
- 544 مکان که در آن مادران مربی خدمات مستقیم، از جمله امکانات بهداشتی و در جوامع اطراف، ارائه کردند.
- 0.7٪ نرخ انتقال HIV از مادر به کودک در میان مراجعین m2m ثبت نام شده است، که بسیار کمتر از معیار 5٪ سازمان ملل است. این باعث می شود 2021 هشتمین سال متوالی باشد که ما به حذف مجازی دست یافته ایم.
- در سال 2021، m2m به تمام اهداف بلندپروازانه UNAIDS 95-95-95 برای پایان دادن به HIV/AIDS، چهار سال زودتر از تاریخ های هدف 2025، رسید.
- 97٪ از مراجعان باردار m2m در مراکز بهداشتی برای HIV آزمایش کردند در مقایسه با معیار 91٪ در شرق و جنوب آفریقا بود.
- 100٪ از مراجعانm2m که آزمایش HIV مثبت دادند، به درمان ضد رتروویروسی دسترسی داشتند.
- 97 درصد از مراجعانِ m2m در بیش از 95 درصد مواقع به درمان خود پایبند بودند که بسیار بالاتر از نرخ پایبندی 80 درصدی است که سازمان بهداشت جهانی می گوید برای دستیابی به سرکوب ویروس ضروری است.
- 97٪ از مراجعان باردار و شیرده m2m به سرکوب ویروسی دست یافتند که از معیار 91٪ برای شرق و جنوب آفریقا فراتر رفت.
- تعداد کودکان (سن 9-0) متر مربع در سال 2021 به 192248 رسید.
- 99 درصد از کودکانی که در برنامه رشد دوران کودکی ما ثبت نام کرده اند، تا اولین سالگرد تولد خود به نقاط عطف رشد خود دست یافته اند.
- 402616 نوجوان (10 تا 19 ساله) در برنامه ما در سال 2021 ثبت نام کردند که 51 درصد افزایش نسبت به سال قبل نشان می دهد.
- 0.61 درصد از مشتریانی که دختران نوجوان و زنان جوان (سنین 10 تا 24 سال) هستند و هنگام ثبت نام در برنامه m2m HIV منفی بودند، در سال 2021 به HIV مبتلا شدند.
منبع مطالب و تصاویر از سایت سازمان بهداشت جهانی است و برای مطالعه بیشتر اینجا کلیک شود.
https://m2m.org/?gclid=CjwKCAjw04yjBhApEiwAJcvNoSngVHoOEFFlkzLCCKh5xRA2Fz0d60vWDuVHCPdxpWE76GrDltMSKBoC6H8QAvD_BwE
آبله میمونی
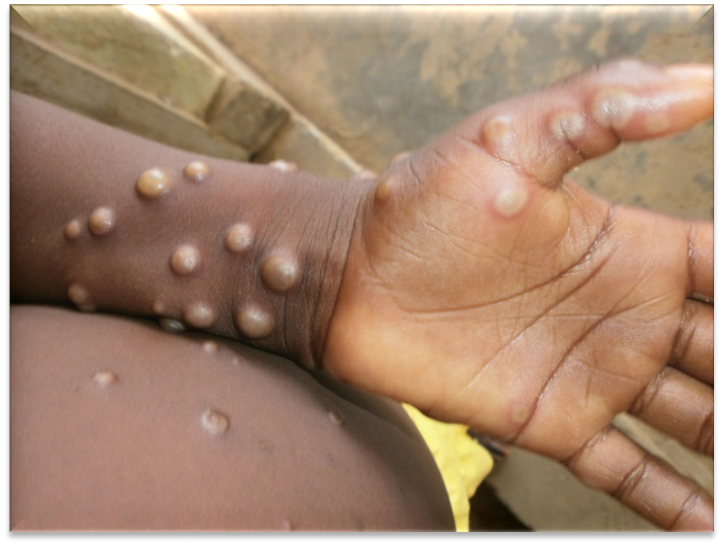
حقایق کلیدی آبله میمونی از سوی سازمان بهداشت جهانی (WHO)
- واکسن های مورد استفاده در برنامه ریشه کنی آبله نیز محافظت در برابر آبله میمون را فراهم کردند.
- واکسنهای جدیدتری ساخته شدهاند که یکی از آنها برای پیشگیری از آبله میمون تایید شده است.
- آبله میمون معمولاً یک بیماری خود محدود شونده است که علائم آن بین 2 تا 4 هفته طول می کشد.
- موارد شدید ممکن است رخ دهد. در زمان های اخیر، نسبت مرگ و میر در حدود 3-6٪ بوده است .
- آبله میمون از طریق تماس نزدیک با شخص یا حیوان آلوده یا مواد آلوده به ویروس، به انسان منتقل می شود.
- ویروس آبله میمون از طریق تماس نزدیک با ضایعات، مایعات بدن، قطرات تنفسی و مواد آلوده مانند ملافه و لوازم تخت خواب از فردی به فرد دیگر منتقل می شود.
- آبله میمون یک بیماری مشترک بین انسان و دام است که عمدتاً در مناطق جنگل های بارانی استوایی مرکز و غرب آفریقا رخ می دهد و گهگاه به مناطق دیگر صادر می شود.
- یک عامل ضد ویروسی توسعه یافته برای درمان آبله نیز برای درمان آبله میمون مجوز گرفته است.
- تظاهرات بالینی آبله میمون شبیه آبله است، یک عفونت ارتوپاکس ویروس مرتبط که در سال 1980 در سراسر جهان ریشه کن شده اعلام شد.
- آبله میمون کمتر از آبله مسری است و باعث بیماری کمتری می شود.
- آبله میمون معمولاً از نظر بالینی با تب، بثورات و غدد لنفاوی متورم تظاهر میکند و ممکن است منجر به طیف وسیعی از عوارض پزشکی شود.
ادامه مطلب اینجا کلیک شود.
مرور کلی بیماری
ویروس آبله میمون یک ویروس ارتوپاکس است که باعث ایجاد بیماری با علائمی مشابه آبله اما با شدت کمتر می شود. در حالی که آبله در سال 1980 ریشه کن شد، آبله میمون همچنان در کشورهای مرکز و غرب آفریقا رخ می دهد.
آبله میمون یک بیماری مشترک انسان و دام است: بیماری که از حیوانات به انسان منتقل می شود. موارد اغلب در نزدیکی جنگل های بارانی استوایی یافت می شود که در آن حیوانات حامل ویروس وجود دارند. شواهدی از عفونت ویروس آبله میمون در حیواناتی از جمله سنجاب، موش صحرایی گامبیایی، موش زمستان خواب، گونه های مختلف میمون و غیره یافت شده است.
انتقال از انسان به انسان محدود است و طولانی ترین زنجیره انتقال مستند 6 نسل است، به این معنی که آخرین فردی که در این زنجیره آلوده شده است 6 حلقه از فرد بیمار اصلی فاصله داشته است. از طریق تماس با مایعات بدن، ضایعات روی پوست یا سطوح مخاطی داخلی مانند دهان یا گلو، قطرات تنفسی و اشیاء آلوده قابل انتقال است.
تشخیص DNA ویروسی با واکنش زنجیره ای پلیمراز (PCR) بهترین آزمایش آزمایشگاهی برای آبله میمون است. بهترین نمونه های تشخیصی مستقیماً از بثورات پوستی، مایع یا پوسته، یا بیوپسی در صورت امکان می باشد.
علایم بیماری
آبله میمون با تب و راش (بثورات پوستی) مشخص گسترده و معمولاً غدد لنفاوی متورم تظاهر میکند. تشخیص آبله میمون از سایر بیماری ها مانند آبله مرغان، سرخک، عفونت های باکتریایی پوست، گال، سیفلیس و آلرژی های مرتبط با دارو بسیار مهم است.
دوره کمون آبله میمون می تواند از 5 تا 21 روز متغیر باشد. مرحله تب دار بیماری معمولاً 1 تا 3 روز با علائمی مانند تب، سردرد شدید، لنفادنوپاتی (ورم غدد لنفاوی)، کمردرد، میالژی (درد عضلانی) و آستنی شدید (کمبود انرژی) طول میکشد. بعد از مرحله تب دار، مرحله ظهور بثورات پوستی که 2 تا 4 هفته طول می کشد. ضایعات از ماکول (ضایعات با پایه صاف) به پاپول (ضایعات دردناک برجسته) تا وزیکول (ضایعات پر از مایع شفاف) به پوسچول (ضایعات پر از چرک) و به دنبال آن دلمه یا پوسته تکامل مییابند.
نسبت بیمارانی که می میرند در موارد ثبت شده بین 0 تا 11 درصد متغیر بوده و در میان کودکان خردسال بیشتر بوده است.
درمان
درمان بیماران آبله میمونی بسته به علائم به صورت حمایتی است. ترکیبات مختلفی که ممکن است در برابر عفونت ویروس آبله میمون موثر باشند در حال توسعه و آزمایش هستند. پیشگیری و کنترل آبله میمون انسانی متکی بر افزایش آگاهی در جوامع و آموزش کارکنان بهداشتی برای جلوگیری از عفونت و توقف انتقال است.
بیشتر عفونتهای آبله میمون در انسان ناشی از انتقال اولیه از حیوان به انسان است. از تماس با حیوانات بیمار یا مرده باید اجتناب شود و تمام غذاهای حاوی گوشت حیوانی یا قطعات آن باید قبل از مصرف به درستی پخته شوند.
از تماس نزدیک با افراد آلوده یا مواد آلوده باید اجتناب شود. هنگام مراقبت از بیمار، چه در یک مرکز بهداشتی و چه در خانه، باید از دستکش و سایر لباس ها و تجهیزات محافظ شخصی استفاده کرد.
واکسیناسیون علیه آبله در گذشته 85 درصد در پیشگیری از آبله میمون موثر بوده است. اعضای خانواده و جامعه، کارکنان بهداشتی و پرسنل آزمایشگاهی که در دوران کودکی علیه آبله واکسینه شدهاند، ممکن است مقداری محافظت در برابر آبله میمون داشته باشند.
ادامه مطلب اینجا کلیک شود.
همه گیری
آبله میمون انسان برای اولین بار در سال 1970 در جمهوری دموکراتیک کنگو در یک پسر 9 ماهه در منطقه ای که آبله در سال 1968 از بین رفته بود در انسان شناسایی شد. از آن زمان، بیشتر موارد از مناطق روستایی و جنگلی گزارش شده است. حوضه کنگو، به ویژه در جمهوری دموکراتیک کنگو و موارد انسانی به طور فزاینده ای از سراسر آفریقای مرکزی و غربی گزارش شده است.
از سال 1970، موارد انسانی آبله میمون در 11 کشور آفریقایی گزارش شده است: بنین، کامرون، جمهوری آفریقای مرکزی، جمهوری دموکراتیک کنگو، گابن، ساحل عاج، لیبریا، نیجریه، جمهوری کنگو، سیرالئون. و سودان جنوبی بار واقعی آبله میمون مشخص نیست. به عنوان مثال، در سال 1996-1997، شیوع بیماری در جمهوری دموکراتیک کنگو با نسبت مرگ و میر کمتر و نرخ حمله بالاتر از حد معمول گزارش شد.
آبله میمون یک بیماری با اهمیت بهداشت عمومی جهانی است، زیرا نه تنها کشورهای غرب و مرکز آفریقا، بلکه سایر نقاط جهان را نیز درگیر می کند. در سال 2003، اولین شیوع آبله میمون در خارج از آفریقا در ایالات متحده آمریکا بود و با تماس با سگهای خانگی آلوده دشتزار مرتبط بود. این حیوانات خانگی با موشهای کیسهدار گامبیایی و خوابگاهی که از غنا به کشور وارد شده بودند، نگهداری میشدند. این شیوع منجر به بیش از 70 مورد آبله میمون در ایالات متحده شد. آبله میمون نیز در مسافرانی از نیجریه به اسرائیل در سپتامبر 2018، به بریتانیا در سپتامبر 2018، دسامبر 2019، می 2021 و می 2022، به سنگاپور در می 2019 گزارش شده است. و به ایالات متحده آمریکا در ژوئیه و نوامبر 2021. در می 2022، موارد متعدد آبله میمون در چندین کشور غیر بومی شناسایی شد. در حال حاضر مطالعاتی برای درک بیشتر اپیدمیولوژی، منابع عفونت و الگوهای انتقال در حال انجام است.
پیشگیری
افزایش آگاهی از عوامل خطر و آموزش مردم در مورد اقداماتی که می توانند برای کاهش قرار گرفتن در معرض ویروس انجام دهند، استراتژی اصلی پیشگیری از آبله میمون است.
- کاهش خطر انتقال انسان به انسان
نظارت و شناسایی سریع موارد جدید برای مهار شیوع بسیار مهم است. در طول شیوع آبله میمون انسان، تماس نزدیک با افراد آلوده مهم ترین عامل خطر برای عفونت ویروس آبله میمون است. کارکنان بهداشتی و اعضای خانواده در معرض خطر بیشتری برای ابتلا هستند. کارکنان بهداشتی که از بیماران مبتلا به عفونت مشکوک یا تایید شده ویروس آبله میمون مراقبت می کنند، یا نمونه هایی از آنها را به کار می گیرند، باید اقدامات احتیاطی استاندارد کنترل عفونت را اجرا کنند. در صورت امکان، افرادی که قبلاً علیه آبله واکسینه شده اند باید برای مراقبت از بیمار انتخاب شوند.
نمونه های گرفته شده از افراد و حیوانات مشکوک به عفونت ویروس آبله میمون باید توسط کارکنان آموزش دیده ای که در آزمایشگاه های مجهز کار می کنند، نگهداری شود. نمونه های بیمار باید طبق دستورالعمل سازمان بهداشت جهانی برای حمل و نقل مواد عفونی برای حمل و نقل با بسته بندی سه گانه آماده شوند.
شناسایی خوشههایی از موارد آبله میمون در چندین کشور غیر بومی بدون پیوند مستقیم سفر به یک منطقه بومی در می 2022 غیر معمول است. تحقیقات بیشتر برای تعیین منبع احتمالی عفونت و محدود کردن گسترش بیشتر در حال انجام است. از آنجایی که منبع شیوع این بیماری در حال بررسی است، بررسی همه روش های احتمالی انتقال به منظور حفظ سلامت عمومی مهم است.
- کاهش خطر انتقال انسان و دام
با گذشت زمان، بیشتر عفونت های انسانی ناشی از انتقال اولیه از حیوان به انسان است. از تماس محافظت نشده با حیوانات وحشی، به ویژه حیواناتی که بیمار یا مرده هستند، از جمله گوشت، خون و سایر قسمت های آنها باید اجتناب شود. علاوه بر این، تمام غذاهای حاوی گوشت حیوانی یا قطعات آن باید قبل از مصرف کاملا پخته شوند.
- پیشگیری از آبله میمون از طریق محدودیت در تجارت حیوانات
برخی از کشورها مقرراتی را وضع کرده اند که واردات جوندگان و نخستی های غیر انسانی را محدود می کند. حیوانات اسیر که به طور بالقوه آلوده به آبله میمون هستند باید از سایر حیوانات جدا شده و بلافاصله در قرنطینه قرار داده شوند. هر حیوانی که ممکن است با حیوان آلوده تماس داشته باشد باید قرنطینه شود، با اقدامات احتیاطی استاندارد رفتار شود و علائم آبله میمون به مدت 30 روز تحت نظر باشد.
- ارتباط آبله میمون با آبله
تظاهرات بالینی آبله میمون شبیه آبله است، یک عفونت ارتوپاکس ویروس مرتبط که ریشه کن شده است. آبله راحتتر منتقل میشد و اغلب کشنده بود زیرا حدود 30 درصد از بیماران جان خود را از دست دادند. آخرین مورد آبله به طور طبیعی در سال 1977 رخ داد و در سال 1980 اعلام شد که آبله در سراسر جهان پس از یک کمپین جهانی واکسیناسیون و مهار ریشه کن شده است. 40 سال یا بیشتر از زمانی که همه کشورها واکسیناسیون معمول آبله را با واکسن های مبتنی بر واکسینیا متوقف کرده اند می گذرد. از آنجایی که واکسیناسیون در غرب و مرکز آفریقا در برابر آبله میمون نیز محافظت می کند، جمعیت های واکسینه نشده نیز در حال حاضر بیشتر مستعد ابتلا به عفونت ویروس آبله میمون هستند.
منبع مطالب و تصاویر سایت سازمان جهانی بهداشت
https://www.who.int/news-room/fact-sheets/detail/monkeypox
https://www.who.int/health-topics/monkeypox#tab=tab_3
https://openwho.org/courses/monkeypox-introduction