
Health Education , Health Promotion and Educational Technology
آموزش بهداشت ، ارتقا سلامت و تکنولوژی آموزشی
Health Education , Health Promotion and Educational Technology
آموزش بهداشت ، ارتقا سلامت و تکنولوژی آموزشیآبله میمونی
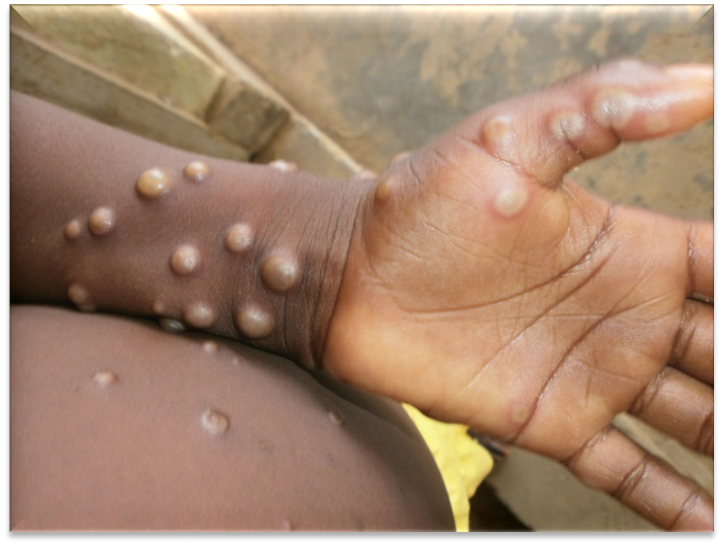
حقایق کلیدی آبله میمونی از سوی سازمان بهداشت جهانی (WHO)
- واکسن های مورد استفاده در برنامه ریشه کنی آبله نیز محافظت در برابر آبله میمون را فراهم کردند.
- واکسنهای جدیدتری ساخته شدهاند که یکی از آنها برای پیشگیری از آبله میمون تایید شده است.
- آبله میمون معمولاً یک بیماری خود محدود شونده است که علائم آن بین 2 تا 4 هفته طول می کشد.
- موارد شدید ممکن است رخ دهد. در زمان های اخیر، نسبت مرگ و میر در حدود 3-6٪ بوده است .
- آبله میمون از طریق تماس نزدیک با شخص یا حیوان آلوده یا مواد آلوده به ویروس، به انسان منتقل می شود.
- ویروس آبله میمون از طریق تماس نزدیک با ضایعات، مایعات بدن، قطرات تنفسی و مواد آلوده مانند ملافه و لوازم تخت خواب از فردی به فرد دیگر منتقل می شود.
- آبله میمون یک بیماری مشترک بین انسان و دام است که عمدتاً در مناطق جنگل های بارانی استوایی مرکز و غرب آفریقا رخ می دهد و گهگاه به مناطق دیگر صادر می شود.
- یک عامل ضد ویروسی توسعه یافته برای درمان آبله نیز برای درمان آبله میمون مجوز گرفته است.
- تظاهرات بالینی آبله میمون شبیه آبله است، یک عفونت ارتوپاکس ویروس مرتبط که در سال 1980 در سراسر جهان ریشه کن شده اعلام شد.
- آبله میمون کمتر از آبله مسری است و باعث بیماری کمتری می شود.
- آبله میمون معمولاً از نظر بالینی با تب، بثورات و غدد لنفاوی متورم تظاهر میکند و ممکن است منجر به طیف وسیعی از عوارض پزشکی شود.
ادامه مطلب اینجا کلیک شود.
مرور کلی بیماری
ویروس آبله میمون یک ویروس ارتوپاکس است که باعث ایجاد بیماری با علائمی مشابه آبله اما با شدت کمتر می شود. در حالی که آبله در سال 1980 ریشه کن شد، آبله میمون همچنان در کشورهای مرکز و غرب آفریقا رخ می دهد.
آبله میمون یک بیماری مشترک انسان و دام است: بیماری که از حیوانات به انسان منتقل می شود. موارد اغلب در نزدیکی جنگل های بارانی استوایی یافت می شود که در آن حیوانات حامل ویروس وجود دارند. شواهدی از عفونت ویروس آبله میمون در حیواناتی از جمله سنجاب، موش صحرایی گامبیایی، موش زمستان خواب، گونه های مختلف میمون و غیره یافت شده است.
انتقال از انسان به انسان محدود است و طولانی ترین زنجیره انتقال مستند 6 نسل است، به این معنی که آخرین فردی که در این زنجیره آلوده شده است 6 حلقه از فرد بیمار اصلی فاصله داشته است. از طریق تماس با مایعات بدن، ضایعات روی پوست یا سطوح مخاطی داخلی مانند دهان یا گلو، قطرات تنفسی و اشیاء آلوده قابل انتقال است.
تشخیص DNA ویروسی با واکنش زنجیره ای پلیمراز (PCR) بهترین آزمایش آزمایشگاهی برای آبله میمون است. بهترین نمونه های تشخیصی مستقیماً از بثورات پوستی، مایع یا پوسته، یا بیوپسی در صورت امکان می باشد.
علایم بیماری
آبله میمون با تب و راش (بثورات پوستی) مشخص گسترده و معمولاً غدد لنفاوی متورم تظاهر میکند. تشخیص آبله میمون از سایر بیماری ها مانند آبله مرغان، سرخک، عفونت های باکتریایی پوست، گال، سیفلیس و آلرژی های مرتبط با دارو بسیار مهم است.
دوره کمون آبله میمون می تواند از 5 تا 21 روز متغیر باشد. مرحله تب دار بیماری معمولاً 1 تا 3 روز با علائمی مانند تب، سردرد شدید، لنفادنوپاتی (ورم غدد لنفاوی)، کمردرد، میالژی (درد عضلانی) و آستنی شدید (کمبود انرژی) طول میکشد. بعد از مرحله تب دار، مرحله ظهور بثورات پوستی که 2 تا 4 هفته طول می کشد. ضایعات از ماکول (ضایعات با پایه صاف) به پاپول (ضایعات دردناک برجسته) تا وزیکول (ضایعات پر از مایع شفاف) به پوسچول (ضایعات پر از چرک) و به دنبال آن دلمه یا پوسته تکامل مییابند.
نسبت بیمارانی که می میرند در موارد ثبت شده بین 0 تا 11 درصد متغیر بوده و در میان کودکان خردسال بیشتر بوده است.
درمان
درمان بیماران آبله میمونی بسته به علائم به صورت حمایتی است. ترکیبات مختلفی که ممکن است در برابر عفونت ویروس آبله میمون موثر باشند در حال توسعه و آزمایش هستند. پیشگیری و کنترل آبله میمون انسانی متکی بر افزایش آگاهی در جوامع و آموزش کارکنان بهداشتی برای جلوگیری از عفونت و توقف انتقال است.
بیشتر عفونتهای آبله میمون در انسان ناشی از انتقال اولیه از حیوان به انسان است. از تماس با حیوانات بیمار یا مرده باید اجتناب شود و تمام غذاهای حاوی گوشت حیوانی یا قطعات آن باید قبل از مصرف به درستی پخته شوند.
از تماس نزدیک با افراد آلوده یا مواد آلوده باید اجتناب شود. هنگام مراقبت از بیمار، چه در یک مرکز بهداشتی و چه در خانه، باید از دستکش و سایر لباس ها و تجهیزات محافظ شخصی استفاده کرد.
واکسیناسیون علیه آبله در گذشته 85 درصد در پیشگیری از آبله میمون موثر بوده است. اعضای خانواده و جامعه، کارکنان بهداشتی و پرسنل آزمایشگاهی که در دوران کودکی علیه آبله واکسینه شدهاند، ممکن است مقداری محافظت در برابر آبله میمون داشته باشند.
ادامه مطلب اینجا کلیک شود.
همه گیری
آبله میمون انسان برای اولین بار در سال 1970 در جمهوری دموکراتیک کنگو در یک پسر 9 ماهه در منطقه ای که آبله در سال 1968 از بین رفته بود در انسان شناسایی شد. از آن زمان، بیشتر موارد از مناطق روستایی و جنگلی گزارش شده است. حوضه کنگو، به ویژه در جمهوری دموکراتیک کنگو و موارد انسانی به طور فزاینده ای از سراسر آفریقای مرکزی و غربی گزارش شده است.
از سال 1970، موارد انسانی آبله میمون در 11 کشور آفریقایی گزارش شده است: بنین، کامرون، جمهوری آفریقای مرکزی، جمهوری دموکراتیک کنگو، گابن، ساحل عاج، لیبریا، نیجریه، جمهوری کنگو، سیرالئون. و سودان جنوبی بار واقعی آبله میمون مشخص نیست. به عنوان مثال، در سال 1996-1997، شیوع بیماری در جمهوری دموکراتیک کنگو با نسبت مرگ و میر کمتر و نرخ حمله بالاتر از حد معمول گزارش شد.
آبله میمون یک بیماری با اهمیت بهداشت عمومی جهانی است، زیرا نه تنها کشورهای غرب و مرکز آفریقا، بلکه سایر نقاط جهان را نیز درگیر می کند. در سال 2003، اولین شیوع آبله میمون در خارج از آفریقا در ایالات متحده آمریکا بود و با تماس با سگهای خانگی آلوده دشتزار مرتبط بود. این حیوانات خانگی با موشهای کیسهدار گامبیایی و خوابگاهی که از غنا به کشور وارد شده بودند، نگهداری میشدند. این شیوع منجر به بیش از 70 مورد آبله میمون در ایالات متحده شد. آبله میمون نیز در مسافرانی از نیجریه به اسرائیل در سپتامبر 2018، به بریتانیا در سپتامبر 2018، دسامبر 2019، می 2021 و می 2022، به سنگاپور در می 2019 گزارش شده است. و به ایالات متحده آمریکا در ژوئیه و نوامبر 2021. در می 2022، موارد متعدد آبله میمون در چندین کشور غیر بومی شناسایی شد. در حال حاضر مطالعاتی برای درک بیشتر اپیدمیولوژی، منابع عفونت و الگوهای انتقال در حال انجام است.
پیشگیری
افزایش آگاهی از عوامل خطر و آموزش مردم در مورد اقداماتی که می توانند برای کاهش قرار گرفتن در معرض ویروس انجام دهند، استراتژی اصلی پیشگیری از آبله میمون است.
- کاهش خطر انتقال انسان به انسان
نظارت و شناسایی سریع موارد جدید برای مهار شیوع بسیار مهم است. در طول شیوع آبله میمون انسان، تماس نزدیک با افراد آلوده مهم ترین عامل خطر برای عفونت ویروس آبله میمون است. کارکنان بهداشتی و اعضای خانواده در معرض خطر بیشتری برای ابتلا هستند. کارکنان بهداشتی که از بیماران مبتلا به عفونت مشکوک یا تایید شده ویروس آبله میمون مراقبت می کنند، یا نمونه هایی از آنها را به کار می گیرند، باید اقدامات احتیاطی استاندارد کنترل عفونت را اجرا کنند. در صورت امکان، افرادی که قبلاً علیه آبله واکسینه شده اند باید برای مراقبت از بیمار انتخاب شوند.
نمونه های گرفته شده از افراد و حیوانات مشکوک به عفونت ویروس آبله میمون باید توسط کارکنان آموزش دیده ای که در آزمایشگاه های مجهز کار می کنند، نگهداری شود. نمونه های بیمار باید طبق دستورالعمل سازمان بهداشت جهانی برای حمل و نقل مواد عفونی برای حمل و نقل با بسته بندی سه گانه آماده شوند.
شناسایی خوشههایی از موارد آبله میمون در چندین کشور غیر بومی بدون پیوند مستقیم سفر به یک منطقه بومی در می 2022 غیر معمول است. تحقیقات بیشتر برای تعیین منبع احتمالی عفونت و محدود کردن گسترش بیشتر در حال انجام است. از آنجایی که منبع شیوع این بیماری در حال بررسی است، بررسی همه روش های احتمالی انتقال به منظور حفظ سلامت عمومی مهم است.
- کاهش خطر انتقال انسان و دام
با گذشت زمان، بیشتر عفونت های انسانی ناشی از انتقال اولیه از حیوان به انسان است. از تماس محافظت نشده با حیوانات وحشی، به ویژه حیواناتی که بیمار یا مرده هستند، از جمله گوشت، خون و سایر قسمت های آنها باید اجتناب شود. علاوه بر این، تمام غذاهای حاوی گوشت حیوانی یا قطعات آن باید قبل از مصرف کاملا پخته شوند.
- پیشگیری از آبله میمون از طریق محدودیت در تجارت حیوانات
برخی از کشورها مقرراتی را وضع کرده اند که واردات جوندگان و نخستی های غیر انسانی را محدود می کند. حیوانات اسیر که به طور بالقوه آلوده به آبله میمون هستند باید از سایر حیوانات جدا شده و بلافاصله در قرنطینه قرار داده شوند. هر حیوانی که ممکن است با حیوان آلوده تماس داشته باشد باید قرنطینه شود، با اقدامات احتیاطی استاندارد رفتار شود و علائم آبله میمون به مدت 30 روز تحت نظر باشد.
- ارتباط آبله میمون با آبله
تظاهرات بالینی آبله میمون شبیه آبله است، یک عفونت ارتوپاکس ویروس مرتبط که ریشه کن شده است. آبله راحتتر منتقل میشد و اغلب کشنده بود زیرا حدود 30 درصد از بیماران جان خود را از دست دادند. آخرین مورد آبله به طور طبیعی در سال 1977 رخ داد و در سال 1980 اعلام شد که آبله در سراسر جهان پس از یک کمپین جهانی واکسیناسیون و مهار ریشه کن شده است. 40 سال یا بیشتر از زمانی که همه کشورها واکسیناسیون معمول آبله را با واکسن های مبتنی بر واکسینیا متوقف کرده اند می گذرد. از آنجایی که واکسیناسیون در غرب و مرکز آفریقا در برابر آبله میمون نیز محافظت می کند، جمعیت های واکسینه نشده نیز در حال حاضر بیشتر مستعد ابتلا به عفونت ویروس آبله میمون هستند.
منبع مطالب و تصاویر سایت سازمان جهانی بهداشت
https://www.who.int/news-room/fact-sheets/detail/monkeypox
https://www.who.int/health-topics/monkeypox#tab=tab_3
https://openwho.org/courses/monkeypox-introduction
واکسیناسیون کرونا و بارداری
کووید 19 افــراد دارای بیماری های زمینه ای، سیستم ایمنی ضعیف را بیشتر درگیر میکند. در ایـن میان، زنــان بـــاردار بـه دلیل تغییرات فیزیولوژیک جسمی و روانــی وکاهش سیستم ایمنی بیشتر در معرض ابتلا به ایـن ویــروس قـرار میگیرند.
عوامل خطر در بارداری شامل :
- سن 35 سال و بالاتر
- چاقی
- فشار خون بـالا
- دیابت شیرین
کووید19 در زنـان بـــاردار می تواند باعث زایمان زودرس، افزایش ضربان قلب، دیسترس جنینی، پارگی زودرس کیسه آب، سقط و سزارین شود که این عوارض پیامدهای روانی زیادی برای زنان باردار داشته است، به همین دلیل برای کنترل همه گیری بیماری کووید ۱۹ در این گروه خاص علاوه بر اقدام های مؤثر بهداشت عمومی مانند فاصله گذاری اجتماعی، استفاده از ماسک صورت، شستن دستها، اجتناب از فضاهای شلوغ سربسته و آمــوزش جمعیت عمومی، واکسیناسیون کووید ۱۹ به عنوان یکی از مهم ترین راه های پیشگیری از این عفونت توصیه شده است.
اکنون بیش از ۱۰۰ هـزار زن بـاردار در آمریکا، اروپا و برخی از کشورهای آسیایی از جمله ایران توسط واکسن های مختلف علیه بیماری کرونا واکسینه شده اند و هیچ گونه تاثیر نامطلوب و عارضه جانبی در سلامت آنان و فرزندانشان مشاهده نشده است. همچنین سازمان بهداشت جهانی توصیه میکند که واکسن کرونا در زنـان بــاردار استفاده شود چرا که مزایای واکسن برای زنان باردار بیشتر از خطرات احتمالی بیماری است.
واکسیناسیون کرونا و بارداری
در ایران واکسن سینوفارم و آسترازنکا مطابق با توصیه سازمان بهداشت جهانی تزریق میشود.
سوالات رایج
- تزریق واکسن به خانم های باردار چه حکمی دارد؟
با تزریق واکسن، سیستم ایمنی علیه ویروس وارد شده به بدن، آنتی بادی ساخته و باعث بالا بردن سطح آنتی بادی به شکل محسوس و مصونیت در مقابل بیماری ناشی از آن میشود. با توجه به مکانیسم واکسنهای فعلی خطری برای زنان بـاردار و جنین آنها وجود نـدارد لذا دریافت واکسن بر اساساطلاعات فعلی بلامانع است. عوارض واکسن در زنان باردار مشابه عوارض شایع در غیر باردار است.
- واکسن باعث ایمنی در نوزادان میشود؟
علاوه بر پاسخ ایمنی در مادران پس از واکسیناسیون، انتقال آنتی بـادی از بدن مادربه نـوزاد از طریق جفت و شیر مادر انجام میشود که باعث ایمنی و محافظت نوزادان در برابر کرونا میشود.
شرایط مادران باردار برای واکسیناسیون
- واکسیناسیون همه مادران باردار بالای 18 سال در هر سن بـارداری با واکسن سینوفارم قابل انجام است. چنانچه مـادر تمایل به انجام واکسیناسیون در 12 هفته اول بـارداری نـدارد میتوان تا بعد از 12 هفته بارداری واکسیناسیون را به تعویق انداخت اما تزریق واکسن آسترازنکا در سه ماه اول بارداری ممنوع است.
- واکسیناسیون مــادر بـــاردار در حـال حاضر بـا واکسن سینوفارم است در صورت تجویز واکسن آسترازنکا با نظر کمیته دانشگاه توسط پزشک متخصص انجام میگیرد وگرفتن رضایت کتبی برای واکسیناسیون آسترازنکا فقط در صورت درخواست مادر برای اولین دوز لازم است.
- در صورت تزریق یک دوز واکسن برکت یا بهارات قبل از بارداری نوبت دوم واکسن سینوفارم توصیه میشود.
- درصورت تزریق یک دوز واکسن اسپوتنیک یا آسترازنکا قبل ازبارداری نوبت دوم واکسن آسترازنکا توصیه میشود.
- در صـورت دریافت دو دوز واکسن اسپوتنیک قبل از بــارداری، واکسن آسترازنکا به عنوان دوز تقویتی (بوستر) در باردری فعلی توصیه میشود.
- در صورت تزریق واکسن آسترازنکا در بارداری و ایجاد ترومبوز (لخته خون فاقد حرکت در عروق سالم که مانع از عبور جریان خون می شود)، تزریق دوز دوم با واکسن سینوفارم قابل انجام است.
- در مـــادران مبتلا بـه توکسو پلاسموز، سابقه لخته خون، خونریزی مغزی در کودکی، سابقه سکته مغزی، مصرف اناکساپارین، دوقلویی، چاقی، مصرف آسپرین ومــرده زایــی، مـادر مبتلا به واریــس شدید، نداشتن مـادرزادی کلیه چپ، نارسایی کلیه، هیپوتیروئیدی (کم کاری تیروئید)، واکسیناسیون با سینوفارم قابل انجام است. در مــوارد ترومبو سیتوپنی شدید (اختلال در پلاکت خون) به علت هماتوم (تجمع خونداخل بدن اما بیرون از عروق خونی)، تزریق با احتیاط و عمقی انجام گیرد.
- در صـورت تزریق دوز اول واکسن سینوفارم قبل از بارداری یا عدم اطلاع از بارداری، تزریق دوم به فاصله 28 روز از تزریق اول میتواند انجام شود.
- در صورت تزریق واکسن آسترازنکا در دوز اول، فاصله تزریق دوز دوم 2 ماه است.
- بــــرای دریـــافـــت دوز بـوسـتـر مـــــادران بـــــاردار مطابق اولویتهای جمعیت عمومی و دستورالعمل ابلاغی وزارت بهداشت اقدام شود.
- در موارد ابتلا قطعی به کووید 19 حداقل فاصله یک ماه پس از بهبودی کامل جهت تزریق واکسن رعایت شود.
- در صورت تأخیر، دراولین فرصت تزریق دوم انجام شـود و تاکنون حداکثر زمــان بین دو نوبت واکسن تعیین نشده است.
تزریق همزمان واکسن کرونا و سایر واکسن ها مجاز است یا خیر؟
حداقل فاصله دریافت واکسن کووید19 و واکسن هایی مانند آنفلوانزا و دوگانه(کزاز - دیفتری TD) دربارداری 14 روز است.
آیا واکسن های کرونا، توان پیشگیری از واریانت جدید ویروس کرونا را دارد؟
براساس نظریه سازمان بهداشت جهانی حتی دردوره بـروز واریانت دلتا میزان مرگ در اثر کووید با واکسن 10 برابر کاهش داشته اسـت. WHO اظهار داشته که همه واکسنها مـورد تایید و در فهرست اضطراری در جلوگیری از عفونت شدید وبستری بسیار مؤثر هستند. در مورد واریانت امیکرون هنوز اطلاعات کامل نیست و به نظر می رسد ایمنی سلولی تقویت شده در اثر واکسن نقش عمده ای در حفاظت دربرابر امیکرون داشته باشد.
نتیجه گیری
واکسیناسیون کـرونـا در زنـــان بــــاردار مـوجـب کاهش مرگ و میر، عوارض وپیامدهای بـارداری شده است.
منبع: فصلنامه بهورز، سال سی وسوم،شماره 112، بهار 1401، برای دریافت فصلنامه اینجا کلیک شود.
https://vchs.kmu.ac.ir/Images/UserFiles/3355/file/%DA%AF%D8%B3%D8%AA%D8%B1%D8%B4/%D8%AF%D8%B3%D8%AA%D9%88%D8%B1%D8%A7%D9%84%D8%B9%D9%85%D9%84/%D9%81%D8%B5%D9%84%D9%86%D8%A7%D9%85%D9%87%20%D8%A8%D9%87%D9%88%D8%B1%D8%B2%20%D8%A8%D9%87%D8%A7%D8%B1%201401.pdf
تحلیل شایعه/خبر سازمان جهانی بهداشت در مورد واریانت XE هشدار داده است.

در چند روز اخیر مجددا اخباری در فضای رسانه ای در حال رشد هستند که به هشدار سازمان جهانی بهداشت در مورد یک واریانت جدید اشاره می نمایند که در آن خبر ادعا می شود بسیار از امیکرون واگیرتر است و کشندگی بالاتری دارد. در این قسمت به ابعاد مختلف این خبر نیمه درست و نگران کننده پرداخته و به این سوالات سعی می کنیم پاسخ دهیم:
واریانت XE چیست؟ چگونه از ترکیب دو نوع امیکرون بوجود آمده است؟ این بازترکیبی کروناها یک پدیده ی نادر اما بسیار مهم است یا یک پدیده ای است که قابل انتظار است اما در دنیا به آن بی توجهی می شود؟
همانطور که می دانیم کرونا ویروس ها از آن دسته ویروس هایی هستند که قابلیت جهش و تغییر ژنتیکی دارند. اگر فردی بطور همزمان با چند واریانت مختلف از کرونا آلوده شود به عنوان مثال انواع دلتا، امیکرون-1 و امیکرون-2 وارد بدن این فرد شوند، این امکان وجود دارد که در بدن این بیمار، قطعات ژنتیکی این چند کرونا با هم جابجا شده و کروناویروس جدیدی خلق شود که از هر کدام ژنی را به ارث برده باشد. «این پدیده را بازترکیب می گویند و موضوع عجیب و ناشایعی در دنیای ویروس ها نیست» و در مورد کروناویروس هم می تواند رخ دهد، اما شرط آن این است که همزمان چند نوع مختلف کرونا در گردش باشند.
وقتی در پاییز 1400 برای اولین بار امیکرون از افریقای جنوبی گزارش شد از همان روزها مشخص شد که 3 نوع امیکرون بطور همزمان در گردش است اما به تدریج امیکرون-1 و سپس امیکرون-2 به دلیل توانایی سرایت پذیری بالا جای خود را در کشورهای جهان باز کردند. از آنجا که هنوز کروناویروس نوع دلتا نیز در برخی کشورها در گردش بود، لذا با تجمعات و دورهمی های آخر سال میلادی و بازارهای شلوغ کریسمس، شرایط برای ورود همزمان کروناویروس نوع دلتا و نوع امیکرون به بدن برخی افراد فراهم شد و در ماه ژانویه 2022 اولین موارد کروناویروس بازترکیب گزارش شد. هرچند تعداد این موارد هنوز خیلی زیاد نمی باشد اما تا کنون انواع مختلفی از آن به عنوان مثال بازترکیب دلتا و امیکرون (که برخی خبرنگاران در کشورهای مختلف، اسامی غیرعلمی و خود ساخته مانند دلتاکرون، دلتامیکرون و ... بر آنها قرار می دادند) شناخته شده است.
بازترکیبی در بین کروناویروس ها موضوع ناشایعی نیست و این ترکیب ژنتیکی به معنای قدرت یافتن و واگیرتر شدن کرونای جدید نیست، و در واقع خوشبختانه بسیاری از این انواع بازترکیب توانایی ماندگاری در جمعیت را ندارد و پس از خلق شدن به تدریج محو می شوند و منقرض می شوند.
در انگلستان و دانمارک بدلیل پیشرو بودن در تحلیل ژنتیکی کروناویروس ها مطالعات بیشتری نسبت به سایر کشورها انجام شده و نامگذاری های جدیدی را برای انواع جدیدتر کروناویروس در دست بررسی دارند. در یکی از این مطالعات 3 نوع کروناویروس بازترکیب گزارش شده اند که XD، XE و XF نامگذاری شده اند که در واقع XD و XF حاصل بازترکیبی دلتا و امیکرون-1 هستند (در متون علمی و گزارشات رسمی از امیکرون-1 به نام امیکرون-BA.1 نام می برند) اما XE که همان ویروس خبرساز روزهای اخیر می باشد از بازترکیب دو امیکرون مختلف با هم ( امیکرون-1 و امیکرون-2) بوجود آمده اند. وقتی پروتکل ها رعایت نشوند و تجمعات شلوغ همزمان با گردش ویروس در جامعه رخ دهد، موضوع عجیبی نیست که یک نفر بطور همزمان به دو کروناویروس با هم الوده شود.
اما به راستی XE و دو کرونای بازترکیب مذکور تا چه حد نگران کننده هستند و چه اطلاعاتی از آنها در دسترس می باشد؟
ابتدا اشاره مختصری به دو نوع دیگر یعنی XD و XF می نماییم: 49 بیمار قطعی کروناویروس XD به غیر از انگلستان، در کشورهای مختلف اروپایی (عموما در فرانسه) مشاهده شده است. کروناویروس XF نیز که در انگلستان 38 مورد قطعی در آغاز سال میلادی داشت، از بعد ماه دوم میلادی (فوریه) مورد جدیدی از آن گزار نشده است و به نظر می رسد احتمالا از گردش در جامعه افتاده ست. اما موارد ابتلای قطعی کروناویروس XE که بازترکیب امیکرون-1 و امیکرون-2 می باشد از 19 ژانویه 2022 در انگلستان گزارش شد و تا کنون به 637 مورد قطعی در آن کشور رسیده است. علی رغم نمونه گیری های زیاد و مطالعات متعدد هنوز شواهدی مبنی بر توانمند تر بودن و مسری تر بودن XE مشاهده نشده است اما برخی از خبرگزاری های غیر رسمی در جهان، اخبار خودساخته ای در مورد بسیار واگیر بودن آن منتشر نموده اند که مورد تایید علمی نمی باشند و جالب آنکه آن را به سازمان جهانی بهداشت نیز نسبت داده اند.
هنوز دانشمندان جهان در حال بررسی XE هستند تا بتوانند به 3سوال جواب دهند؟ آیا واگیرتر شده است؟ آیا بیماری شدیدتری ایجاد خواهد نمود؟ آیا از سد قوی واکسن های ساخته شده خواهد گریخت و ایمنی ما توان مقابله با آن را نخواهد داشت؟ «هنوز هیچ شواهدی مبنی بر مسری تر بودن و خطرناک تر بودن واریانت XE مشاهده نشده است و به نظر می رسد شبیه والدین خود یعنی امیکرون-1 و امیکرون-2 می باشد».
در بین امیکرون-1 (BA.1) و امیکرون-2 (BA.2) کدام واگیرتر و کدام جدی تر هستند؟
مشاهدات برخی کشورهای اروپایی نشان می دهد که هرچند در ابتدا امیکرون-1 به سرعت در کشورها منتشر شد اما بعد از مدتی امیکرون-2 که تا حدی واگیرتر و مسری تر بود توانست جای آن را گرفته و به نوع غالب تبدیل شود. بر اساس مطالعات فعلی، امیکرون2 (BA.2) نه تنها در مقایسه با امیکرون-1 مزیت از نظر توانایی رشد در جامعه حدود 75% تواناتر است (و به همین دلیل نیز به تدریج به نوع غالب تبدیل شد)، بلکه برای امیکرون2 احتمال انتقال بین افراد خانواده نیز بیشتر است. اما از نظر شدت و بستری شدن بیماران تفاوتی میان نوع 1 و 2 امیکرون ها وجود نداشته و از نظر پاسخ به واکسن نیز این دو امیکرون (BA.1 و BA.2) به نظر مشابه بوده اند. سهم زیادی از تغییرات ژنتیکی واریانت XE (بویژه ژن های مرتبط با شاخک ویروس یا همان spike) از ژن های BA.2 حاصل شده است. آخرین بررسی های هفته های اخیر نشان می دهد که XE ( ترکیب امیکرون 1 و 2) در مقایسه با BA.2 (امیکرون2)از نظر توانایی رشد در جامعه فقط 9.8% (حدود 10 درصد) توانمند تر است و به اصطلاح 10% عفونت زا تر است، که متاسفانه در خبرهای غیرموثق و خودساخته برخی منابع فضای مجازی به اشتباه از آن به «ده برابر!» یعنی معادل 1000% که تفسیر اشتباهی است. برتری 9.8 درصدی XE هنوز مورد بررسی های بیشتر است زیرا تعداد نمونه ها بسیار کم بوده و این نتایج قطعیت ندارند و لذا نمی توان آنها را فعلا با قطعیت تفسیر نمود و وزارت بهداشت هوشمندانه همه اطلاعات جدید را رصد می نماید.
از نظر اثربخشی واکسن ها بر روی امیکرون های مختلف چه اطلاعاتی داریم؟
مطالعات انجام شده در انگلستان نشان می دهد که در گروه سنی سالمندان (بالاتر از 65 سال) "اثربخشی بسیار خوب" حدود 90% از واکسن ها تا حدود 3 ماه بعد از دریافت واکسن باقی می ماند و یعد از 3 ماه اثربخشی واکسن به تدریج کم می شود و به 85% می رسد. نکته قابل توجه آن که هر چند کاهش اثربخشی واکسن تا آنجا ادامه می یابد که بعد از 6 ماه به حدود 10% می رسد اما بعد از 2 هفته از دریافت دوز یادآور (نوبت سوم) مجددا به حدود 70% باز می گردد (بر اساس آن مطالعه برای امیکرون-1 به 63% و امیکرون-2 به 70% بوده است).
منبع: دفتر آموزش و ارتقا سلامت - تیم تخصصی بررسی شایعات دفتر آموزش و ارتقای سلامت .
https://iec.behdasht.gov.ir/%D8%A7%D8%AE%D8%A8%D8%A7%D8%B1/%D8%B3%%D8%A88%AF%D8%A7%D8%AF%D9%87-%D8%A7%D8%B3%D8%AA%C2%B7%D9%85%D8%B4%D8%A7%D9%87%D8%AF%D9%87-%D9%85%D8%AA%D9%86-%DA%A9%D8%A7%D9%85%D9%84
*تصویر از سایت خبر آنلاین گرفته شده است.
روش های تهیه و آماده سازی گیاهان دارویی

به گزارش روابط عمومی دانشکده طب ایرانی دانشگاه، متخصص داروسازی سنتی دانشکده طب ایرانی دانشگاه علوم پزشکی کرمان دقت در هنگام خرید گیاه دارویی را هم مهم عنوان کرد و گفت: در هنگام خرید دقت کنید که قطعات گیاه سالم باشند، تغییر رنگ، آلودگی خاک و شن و یا قارچ و کپک نداشته باشند.
دکتر "محبوبه رئیس زاده" درباره نگهداری گیاهان دارویی در منزل گفت: در منزل گیاهان را درون ظروف شیشه ای دربسته و به دور از نور نگهداری کنید و گیاهان و ادویه ها را حداکثر برای مصرف شش ماه پودر کنید. (گیاه پودر شده در طولانی مدت خواص خود را از دست می دهد.)
این عضوهیات علمی در مورد انتخاب روش تهیه و آماده سازی گیاهان دارویی هم گفت: انتخاب روش تهیه و آماده سازی گیاهان بستگی به نوع گیاه، میزان نرمی بافت های آن، نوع مواد موثره موجود در گیاه، امکانات موجود و نوع مصرف گیاه (خوراکی یا موضعی) دارد.
وی یکی از روش های آماده سازی گیاهان دارویی را "دم کردن" گیاه عنوان کرد و گفت: یکی از متداول ترین روش هاست که آب جوش را به گیاه اضافه کرده و روی حرارت غیرمستقیم مانند بخار کتری به مدت 10 تا 30 دقیقه قرار می دهیم.
وی ادامه داد: بهتر است که پس از دم کشیدن تفاله گیاه صاف شده و همان موقع دمنوش مصرف شود. این روش برای گیاهان اسانس دار (معطر) و بافت های لطیف مانند برگ و گلبرگ مانند بابونه، گل سرخ، چای سبز، گاوزبان، اسطوخودوس و آویشن مناسب است.
وی در مورد روش آماده سازی گیاه دارویی با روش "جوشاندن" گفت: آب سرد را به گیاه افزوده و روی حرارت مستقیم می گذاریم تا گرم شود و به جوش آید و مدتی بجوشد، سپس شعله را خاموش کرده تا حرارت جوشانده کم شود و آن را صاف می کنیم.
وی افزود: این روش برای بافت های سخت تر مانند میوه ها، دانه ها، پوست ساقه و ریشه مناسب است. گاهی لازم است که بافت های خیلی سخت از قبل نیمکوب و یا خیسانده شوند. ریشه شیرین بیان، رازیانه، تخم شوید و زیره به این روش آماده می شوند.
دکتر رئیس زاده در مورد آماده سازی گیاه دارویی به روش "خیساندن" گفت: می توان با توجه به ترکیبات گیاه و هدف درمانی در آب سرد و یا گرم انجام شود. مدت زمان خیساندن هم می تواند از نیم ساعت تا یک شبانه روز با توجه به بافت گیاه متفاوت باشد.
وی ادامه داد: اغلب گیاهان به صورت خیسانده شده طعم بهتری نسبت به دمنوش یا جوشانده دارند و این روش به خروج ترکیبات محلول در آب گیاه کمک می کند. تخم شربتی، تخم اسفرزه، عناب، زرشک و کلپوره به این روش آماده می شوند.
منبع دانشگاه علوم پزشکی کرمان
https://pr.kmu.ac.ir/fa/ndt/44688/%d8%b1%d9%88%d8%b4-%d9%87%d8%a7%db%8c-%d8%aa%d9%87%db%8c%d9%879%86-%d8%af%d8%a7%d8%b1%d9%88%db%8c%db%8c
کارت واکسن الکترونیک چگونه دریافت بکنم؟

تنها مدرک دارای اصالت کارت واکسیناسیون ایران، کارت دیجیتال واکسن صادر شده از سوی وزارت بهداشت، درمان و آموزش پزشکی می باشد که از طریق سامانه salamat.gov.ir صادر شده باشد.
برای دریافت لینک کارت واکسن فارسی از این سامانه صرفاً نیاز به اطلاعات کد ملی، تاریخ تولد و شماره همراه معتبر می باشد (برای افراد بالای 18 سال این شماره تلفن باید متعلق به خود شخص باشد) و برای صدور کارت دیجیتال انگلیسی، به منظور تأیید درخواست شخص علاوه بر داده های فوق الاشاره، نیاز به خود اظهاری فرد در خصوص اطلاعات گذرنامه ای (مشتمل بر نام و نام خانوادگی به انگلیسی و شماره گذرنامه) می باشد. در این حالت در صورت تطبیق اطلاعات هویتی و گذرنامه ای شخص، حداکثر طی مدت 24 ساعت لینک کارت دیجیتال انگلیسی شخص به شماره تلفن همراه اعلام شده ارسال می گردد.
لازم به ذکر است جهت تعیین اصالت کارت واکسن دیجیتال، کافی است بارکد دو بعدی (QR- code) مندرج روی کارت توسط اسکنر گوشی همراه اسکن شود. در صورت اصالت کارت، صفحه ای با نشانی https://vaccinecard.health.gov.ir باز خواهد شد که عیناً تصویر کارت دیجیتال فرد را نمایش می دهد.
افراد می توانند درصورت بروز هرگونه اشکال در فرایند یا محتوای درج شده در کارت واکسن خود، مراتب را از طریق فرم اعلام خطا و ثبت مغایرت در کارت واکسن موجود در سامانه salamat.gov.ir پیگیری فرمایند.
منبع : سایت وزارت بهداشت درمان و آموزش پزشکی
https://behdasht.gov.ir/%D8%B3%D9%88%D8%A7%D9%84%D8%A7%D8%AA/%8%B1%D9%86%DB%8C%DA%A9-%D8%AA%D8%B4%D8%B1%DB%8C%D8%AD-%D8%B4%D9%88%D8%AF%C2%B7